Tibialis-posterior-Syndrom & Progressive Collapsing Foot Deformity (PCFD)
Kurz zusammengefasst
Beim Tibialis-posterior-Syndrom (PTTD/PCFD) ist die Tibialis-posterior-Sehne geschädigt oder überlastet. Typisch sind belastungsabhängige Schmerzen hinter dem Innenknöchel, später eine zunehmende Absenkung des Fußgewölbes (Knick-Senkfuß). Früh erkannt lässt sich das häufig konservativ stabilisieren; in fortgeschrittenen Stadien ist eine Operation notwendig. Kortison-Injektionen an der Tibialis-posterior-Sehne sind kontraindiziert.
Früh erkannt hat das Tibialis-posterior-Syndrom in vielen Fällen eine sehr gute Prognose – je länger eine behandlungsbedürftige Fehlstellung besteht, desto eingeschränkter werden die therapeutischen Optionen.
Ihr Weg zu schmerzfreier Mobilität
Vereinbaren Sie einen Termin in unserer Privatpraxis!
Tel. 030 – 34 39 59 47
anmeldung@ortho-pede.de

Inhaltsverzeichnis
- Was ist das Tibialis-posterior-Syndrom?
- Ursache des Tibialis-posterior-Syndroms
- Schwergrade & Stadien des Tibialis-posterior-Syndroms
- Symptome des Tibialis-posterior-Syndroms
- Verlauf des Tibialis-posterior-Syndroms
- Diagnostik bei Tibialis-posterior-Syndrom
- Konservative Therapie von Tibialis-posterior-Syndrom und PCFD
- Was kann ich selbst tun bei Tibialis-posterior-Syndrom?
- Operative Behandlung des Tibialis-posterior-Syndroms
- Individuelle Therapieplanung beim Tibialis-posterior-Syndrom
- Prognose und Heilungschancen beim Tibialis-posterior-Syndrom und PCFD
- Wann sollte man bei Beschwerden am Innenknöchel oder Fußgewölbe einen Arzt aufsuchen?
- Häufige Fragen zum Tibialis-posterior-Syndrom und PCFD (FAQ)
- Fazit: Tibialis-posterior-Syndrom früh erkennen – mehr Optionen erhalten
Was ist das Tibialis-posterior-Syndrom?
Das Tibialis-posterior-Syndrom beschreibt eine strukturelle oder funktionelle Insuffizienz der Tibialis-posterior-Sehne. Diese Sehne verläuft hinter dem Innenknöchel und ist ein wesentlicher Bestandteil der dynamischen Stabilisierung des medialen Fußlängsgewölbes. Zusätzlich unterstützt sie die koordinierte Abrollbewegung des Fußes während des Gangzyklus.
Kommt es zu einer Schädigung der Sehne, geht die stabilisierende Funktion zunehmend verloren. Dies führt langfristig zu einer krankhaften Veränderung der Fußarchitektur.
In der modernen orthopädischen Klassifikation wird das Krankheitsbild zunehmend unter dem Begriff der Progressive Collapsing Foot Deformity (PCFD) zusammengefasst. Dieses Konzept beschreibt ein Krankheitskontinuum, bei dem neben der Sehneninsuffizienz auch Bandstrukturen, Gelenkstellungen (z.B. Arthrose oberes Sprunggelenk) und knöcherne Veränderungen des Fußes (z.B. schwerer Knick-Senkfuß) beteiligt sein können.
Das Tibialis-posterior-Syndrom stellt dabei häufig eine frühe Manifestation innerhalb dieses Krankheitsprozesses dar.
Synonyme und medizinische Begriffe
- Tibialis-posterior-Syndrom
- Tibialis-posterior-Dysfunktion (PTTD)
- Progressive Collapsing Foot Deformity (PCFD)
Ursache des Tibialis-posterior-Syndroms
Das Tibialis-posterior-Syndrom entsteht meist durch eine schrittweise Überlastung und degenerative Veränderung der Sehnenstruktur. Durch wiederholte mechanische Belastungen kann die Belastbarkeit der Sehne im Verlauf abnehmen, wodurch ihre funktionelle Stabilität zunehmend eingeschränkt wird.
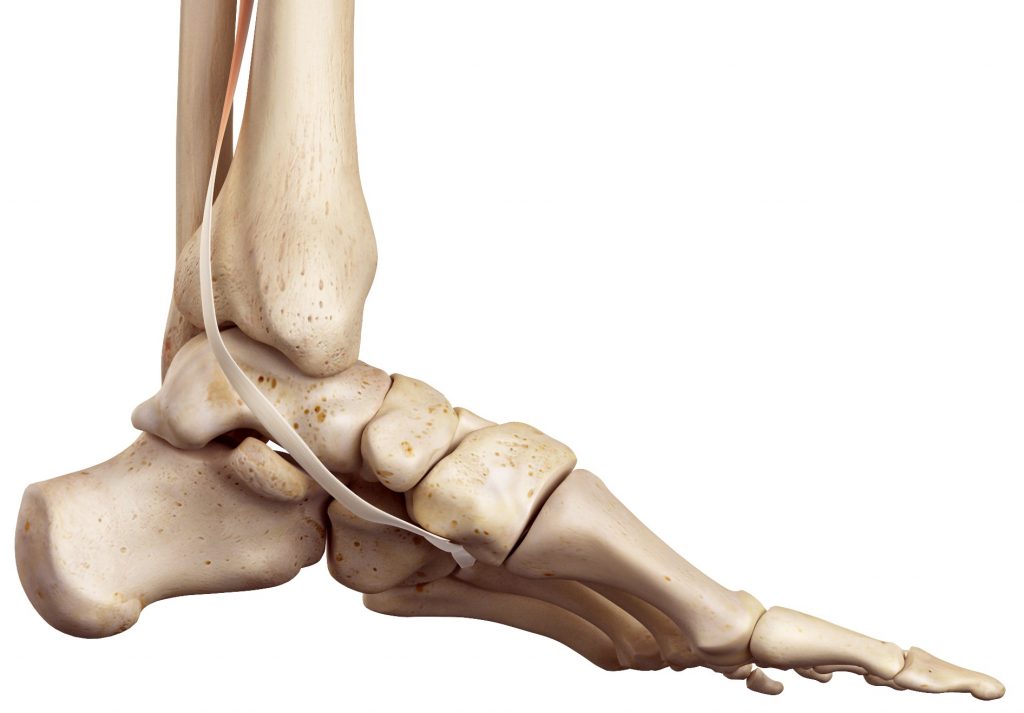
Zusammenhang mit Progressive Collapsing Foot Deformity (PCFD)
Das Tibialis-posterior-Syndrom wird heute häufig als Teil des Krankheitsbildes der Progressive Collapsing Foot Deformity (PCFD) verstanden und entwickelt sich über mehrere Stadien. Frühzeitig erkannt bestehen häufig sehr gute konservative Behandlungsmöglichkeiten, während in fortgeschrittenen Stadien komplexere Therapieansätze erforderlich sein können.
Krankheitsentstehung
Ursache ist meist eine lange anhaltende mechanische Überlastung der Fußinnenseite wie beim Knick-Senkfuß. Die Tibialis-posterior-Sehne stabilisiert die Innenseite des Fußes und wird deshalb beim Knick-Senkfuß deutlich mehr belastet, was zu Entzündung und Verschleiß der Sehne führen kann. Auch chronisch entzündliche Erkrankungen wie Rheumatoide Arthritis oder Gicht kommen als häufige Ursache des Tibialis-posterior-Syndroms infrage.
Risikofaktoren für die Entwicklung der Erkrankung
Mehrere Faktoren können das Risiko für die Entstehung eines Tibialis-posterior-Syndroms erhöhen. Häufig liegt eine Kombination verschiedener Belastungsfaktoren vor.
Zu den wichtigsten Risikofaktoren zählen:
- Fehlstellungen des Fußes, insbesondere ein bestehender Knick-Senkfuß
- Übergewicht mit erhöhter mechanischer Belastung der Sehne
- Chronische Überlastung durch berufliche oder sportliche Belastungen
- Altersbedingte degenerative Veränderungen der Sehnenstruktur
- Vorbestehende Bandinstabilitäten oder Fußfehlstellungen
- Entzündliche oder systemische Erkrankungen, die Sehnenstrukturen schwächen können
Schwergrade & Stadien des Tibialis-posterior-Syndroms
Stadium I – Frühphase (mild / funktionell)
Klinische Merkmale:
- Beginnende Schmerzen unter und hinter dem Innenknöchel
- Schmerzen beim Einbeinzehenstand (Single-Heel-Rise-Test)
- Fußstatik noch weitgehend erhalten
Diagnostik:
- MRT oft ohne strukturelle Auffälligkeiten – aber mit Entzündungszeichen rund um die Sehne
Therapie:
Konservativ sehr gut therapierbar – Operation meist nicht notwendig
Stadium II – Moderate Funktionsstörung
Klinische Merkmale:
- Deutliche Schmerzen bei Belastung
- Flexible Knick-Senk-Fuß-Fehlstellung
- Eingeschränkte Fähigkeit zur Fersenhebung
Diagnostik:
- Auffällige Sehnenschädigung im MRT
- Fußstatik dynamisch beeinträchtigt
Therapie:
Konservativ möglich; operative Optionen umfassen Sehnentransfer/Fersenosteotomie
Stadium III – Fortgeschrittene Deformität
Klinische Merkmale:
- Schmerzen unter Innen- und Außenknöchel
- Fehlstellung bereits fixiert
- Single-Heel-Raise meist nicht möglich
Komplikationen:
Sekundäre Arthrose betroffener Gelenke
Therapie:
Operative Korrektur der deformierten Gelenke (z. B. arthrodesierende Verfahren)
Stadium IV – Komplexe Deformität mit Sprunggelenkbeteiligung
Klinische Merkmale:
- Wie bei Stadium III
- Zusätzlich Arthrose im oberen Sprunggelenk
- Fehlstellung ausgeprägt
Therapie:
Komplexere operative Strategien, ggf. einschließlich Eingriff am Sprunggelenk oder Unterschenkel
Symptome des Tibialis-posterior-Syndroms
Die Beschwerden beim Tibialis-posterior-Syndrom entwickeln sich meist schleichend und verstärken sich im Verlauf der Erkrankung. Zu Beginn berichten unsere Patienten häufig über belastungsabhängige Schmerzen im Bereich unterhalb oder hinter dem Innenknöchel. Diese Beschwerden treten insbesondere bei längeren Gehstrecken, sportlicher Belastung oder längerem Stehen auf.
Viele Betroffene bemerken zunächst eine raschere Ermüdung des Fußes oder ein Unsicherheitsgefühl beim Abrollen. Häufig werden die Beschwerden anfangs als unspezifische Überlastungsreaktion wahrgenommen.
Ihr Weg zu schmerzfreier Mobilität
Vereinbaren Sie einen Termin in unserer Privatpraxis!
Tel. 030 – 34 39 59 47
anmeldung@ortho-pede.de
Typische klinische Symptome
Mit Fortschreiten der Erkrankung treten charakteristische Beschwerden auf, die auf eine zunehmende Funktionsstörung hinweisen. Dazu gehören:
- Schmerzen & Schwellung entlang der Sehne hinter dem Innenknöchel
- Belastungsschmerzen beim Gehen oder Stehen
- Schmerzen beim Einbein-Zehenstand (Single-Heel-Raise)
- Zunehmende Absenkung des Fußgewölbes
- Veränderung der Fußstellung mit Entwicklung eines Knick-Senkfußes
- Belastungsschmerzen im Bereich des Außenknöchels durch Fehlbelastung
Häufige Differentialdiagnosen:
- Plantarfasziitis & Fersenesporn
- Chronische Instabilität oberes Sprunggelenk
- Osteochondrale Läsion des Talus
- Arthrose unteres Sprunggelenk
Lesen Sie mehr zu typischen Differentialdiagnosen bei Schmerzen in der Wölbung der Fußsohle in unserem BLOG!
Verlauf des Tibialis-posterior-Syndroms
Das Tibialis-posterior-Syndrom kann unbehandelt zu einer schweren fortschreitenden Veränderung der Fußstatik führen. Mit zunehmender Insuffizienz der Sehnenfunktion senkt sich das Fußgewölbe weiter ab, wodurch sich die Belastungsverhältnisse im Fuß dauerhaft negativ verändern.
In der modernen Fußchirurgie wird dieser Verlauf unter dem Begriff der Progressive Collapsing Foot Deformity (PCFD) beschrieben. Das Konzept macht deutlich, dass nicht allein die Sehne betroffen ist: Im fortgeschrittenen Stadium können Bandstrukturen, Gelenkstellungen und knöcherne Strukturen des Fußes zunehmend in das Krankheitsgeschehen einbezogen werden. Die Folge sind strukturelle Veränderungen, die sich konservativ nicht mehr korrigieren lassen.
Entscheidend ist daher der Zeitpunkt der Diagnose: Je früher das Tibialis-posterior-Syndrom erkannt wird, desto mehr therapeutische Optionen stehen zur Verfügung – und desto höher ist die Chance, eine operative Therapie zu vermeiden oder gezielt zu planen.
Ihr Weg zu schmerzfreier Mobilität
Vereinbaren Sie einen Termin in unserer Privatpraxis!
Tel. 030 – 34 39 59 47
anmeldung@ortho-pede.de
Diagnostik bei Tibialis-posterior-Syndrom
Die Diagnose des Tibialis-posterior-Syndroms basiert auf einer Kombination aus klinischer Untersuchung und bildgebenden Verfahren. Ziel der Diagnostik ist es, das Ausmaß der Sehnenfunktionsstörung sowie mögliche strukturelle Veränderungen des Fußes frühzeitig zu erkennen.
Wichtigster Punkt der Diagnostik: die Ursache des Tibialis-posterior-Syndroms muss geklärt werden!
Klinische Untersuchung
Im Rahmen der orthopädischen Untersuchung erfolgt zunächst eine Beurteilung der Fußstellung, der Gangfunktion sowie der Belastbarkeit der Tibialis-posterior-Sehne.
Typische Untersuchungsbefunde sind:
- Druckschmerz entlang der Sehne hinter dem Innenknöchel
- Instabiles Fußgewölbe
- Schmerzen beim Einbein-Zehenstand (Single-Heel-Rise-Test)
- Schlechte Druckverteilung des Fußes unter Belastung in der dynamischen Pedobaografie (Ganganalyse)
- Entzündungszeichen in der Ultraschalluntersuchung
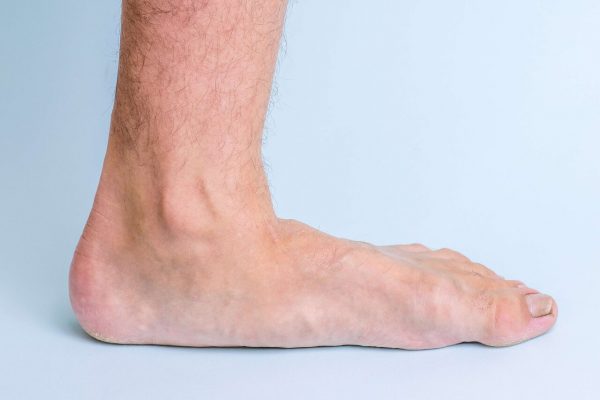
Die klinische Untersuchung liefert für einen erfahrenen Experten wichtige Hinweise auf das Stadium der Erkrankung und bildet die Grundlage für die weitere Diagnostik.
Bei der ärztlichen Untersuchung muss auch geklärt werden, ob eine relevante Verkürzung der Achillessehne als Teil des Problems vorliegt (Silfverskjöld-Test). Außerdem sollte unterschieden werden, ob noch eine flexible Fehlstellung vorliegt oder schon eine rigide Fehlstellung (Einsteifung) des Rückfußes eingetreten ist (Jack-Test).
Laboruntersuchungen
Falls Erkrankungen des rheumatischen Formenkreises (z.B. Rheumatoide Arthritis oder Gicht) eine Rolle spielen könnten, klären wir dies in der Praxis mit speziellen Laboruntersuchungen. Viele unserer Patienten kommen auch schon mit dem Wissen in die Praxis, dass Sie an einer Rheumatoiden Arthritis leiden.
Bildgebende Diagnostik
Zur genaueren Beurteilung der Sehnenstruktur sowie der knöchernen Fußarchitektur kommen moderne bildgebende Verfahren zum Einsatz.
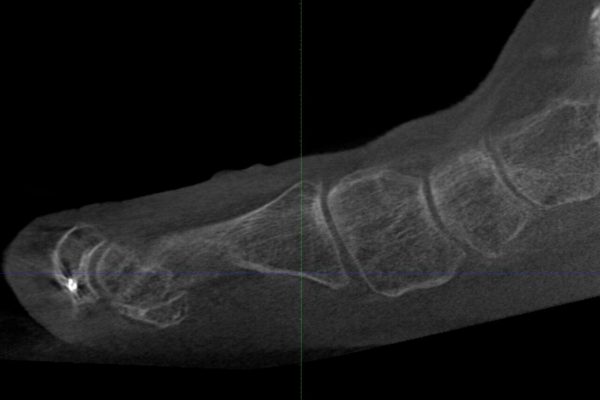
DVT / 3D-Röntgendiagnostik
Die digitale Volumentomographie (DVT) erlaubt eine hochauflösende dreidimensionale Darstellung der knöchernen Fußstrukturen unter Belastung. Dadurch können Fehlstellungen, Gelenkveränderungen sowie strukturelle Veränderungen im Rahmen einer Progressive Collapsing Foot Deformity (PCFD) präzise analysiert werden.
Dadurch liefert diese Untersuchung sehr wichtige Informationen zur individuellen Therapieplanung.
MRT-Untersuchung
Die Magnetresonanztomographie (MRT) ermöglicht eine detaillierte Darstellung der Tibialis-posterior-Sehne sowie angrenzender Weichteilstrukturen. Hierdurch lassen sich degenerative Veränderungen, Entzündungen oder Teilrisse der Sehne zuverlässig erkennen.
Die MRT spielt eine zentrale Rolle bei der Stadieneinteilung der Erkrankung sowie bei der Planung konservativer und operativer Therapien.
Vorsicht: Das für den Arzt bei der Untersuchung offensichtliche Tibialis-posterior-Syndrom muss sich nicht im MRT als darstellbare strukturelle Veränderung zeigen. Dafür gibt es nach unserer Erfahrung drei wesentliche Gründe:
- Ganz zu Beginn eines Tibialis-posterior-Syndroms sind noch keine nachweisbaren strukturellen Veränderungen aufgetreten
- Um die Tibialis-posterior-Sehne im MRT gut darstellen zu können, ist eine spezielle Technik und Einstellung am MRT nötig
- Die Ortsauflösung älterer MRT Geräte ist oft nicht sehr gut, so dass kleine Veränderungen der Tibialis-Posterior-Sehne mit solchen Geräten nicht nachgewiesen werden können
Bedeutung der Bildgebung für die Therapieplanung
Die Kombination aus klinischer Untersuchung und moderner Bildgebung ermöglicht eine exakte Einordnung des Krankheitsstadiums. Auf dieser Grundlage kann eine individuell abgestimmte Therapieentscheidung getroffen werden.
Eine frühzeitige und präzise Diagnostik trägt wesentlich dazu bei, konservative Behandlungsmöglichkeiten optimal auszuschöpfen und operative Eingriffe zielgerichtet zu planen.
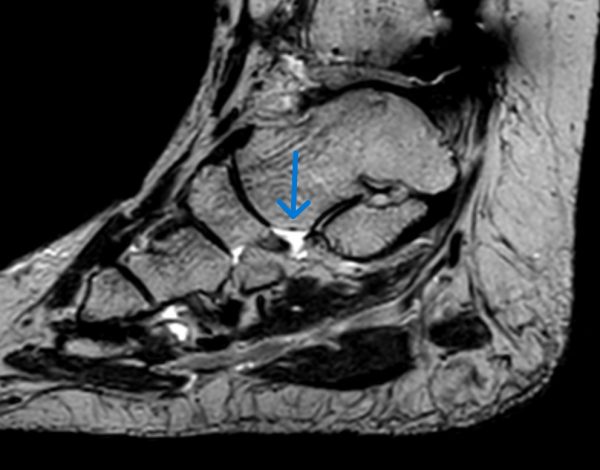
Unserer Praxis stehen selbstverständlich moderne MRT- und DVT-Diagnostikverfahren zur Verfügung, die eine präzise Beurteilung Ihrer Erkrankung ermöglichen.
Konservative Therapie von Tibialis-posterior-Syndrom und PCFD
Die konservative Therapie stellt insbesondere in frühen Krankheitsstadien einen zentralen Bestandteil der Behandlung dar. Ziel ist es, die Belastung der geschädigten Sehnenstrukturen zu reduzieren, die Stabilität des Fußgewölbes zu verbessern und ein Fortschreiten der Erkrankung zu verhindern. Die Behandlung erfolgt in der Regel multimodal und wird von uns individuell an das Krankheitsstadium sowie die funktionellen Beschwerden angepasst.
Individuelle Einlagenversorgung
Eine der wichtigsten konservativen Maßnahmen stellt die individuell angepasste orthopädische Einlagenversorgung dar. Ziel der Einlagenbehandlung ist es, das mediale Fußlängsgewölbe zu stabilisieren und die mechanische Belastung der Tibialis-posterior-Sehne zu reduzieren.
Je nach Ausprägung der Fehlstellung können unterschiedliche Einlagenkonzepte eingesetzt werden. Moderne Einlagen berücksichtigen neben der statischen Korrektur insbesondere auch die dynamische Stabilisierung des Fußes während der Abrollbewegung (Aktiveinlagen).
Kinesiotape
Ein speziell von Dr. Böhr weiterentwickeltes Kinesiotape Therapiekonzept steht oft am Anfang der Therapie und ist für viele Patienten ein wichtiger Helfer im Alltag. Insbesondere Patienten in frühen Erkrankungsstadien profitieren von dieser innovativen Entwicklung.
Medikamentöse Therapie und entzündungshemmende Maßnahmen
Zur Behandlung akuter Schmerzphasen können entzündungshemmende Maßnahmen (z.B. NSAR, Kryotherapie) eingesetzt werden. Diese dienen vor allem der Symptomkontrolle und unterstützen die funktionelle Rehabilitation.
Orthesenversorgung und temporäre Ruhigstellung
In bestimmten Krankheitsphasen kann eine temporäre Entlastung der Sehne notwendig sein. Hierbei können stabilisierende Orthesen eingesetzt werden, die den Fuß während der Heilungsphase unterstützen.
Bei ausgeprägten Schmerzphasen oder entzündlichen Reizzuständen kann kurzfristig auch eine Immobilisation sinnvoll sein, um eine Regeneration der Sehnenstruktur zu ermöglichen. Solch eingreifende Maßnahmen versuchen wir jedoch in unserer Praxis, soweit als möglich, zu vermeiden.
Physiotherapie und funktionelle Rehabilitation
Physiotherapeutische Maßnahmen spielen eine wesentliche Rolle bei der Behandlung der Erkrankung. Ziel ist es, die muskuläre Stabilisierung des Fußes zu verbessern und kompensatorische Bewegungsmuster zu korrigieren.
Hierzu gehören insbesondere:
- Kräftigung der tibialis-posterior-unterstützenden Muskelgruppen
- Training der Fußgewölbestabilität
- Verbesserung der Propriozeption
- Optimierung des Gangbildes
- Funktionelles Stabilisationstraining
Die physiotherapeutische Therapie wird häufig mit Eigenübungsprogrammen kombiniert, um eine langfristige Stabilisierung zu erreichen (z.B. Spiraldynamik).
Belastungsanpassung und stadiengerechte Therapie
Ein wichtiger Bestandteil der konservativen Therapie ist die individuelle Analyse und Anpassung belastender Aktivitäten. Sportliche oder berufliche Belastungen werden gemeinsam bewertet und – wo nötig – vorübergehend reduziert, um Überlastungssituationen zu vermeiden und gleichzeitig eine funktionelle Belastbarkeit des Fußes zu erhalten. In der Praxis erfordert das intensive Gespräche, die viel Fingerspitzengefühl und Überzeugungskraft verlangen.
In frühen Stadien des Tibialis-posterior-Syndroms erzielen wir durch die Kombination der oben beschriebenen Maßnahmen mit fokussierter Stoßwellentherapie häufig sehr gute Ergebnisse. Auch bei moderaten Krankheitsstadien kann ein konservativer Therapieansatz – einschließlich einer gezielten Behandlung der Arthrose – operative Maßnahmen verzögern oder in bestimmten Fällen vermeiden.
Was kann ich selbst tun bei Tibialis-posterior-Syndrom?
Ein Tibialis-posterior-Syndrom (PTTD/PCFD) reagiert häufig gut, wenn die Sehne früh entlastet und der Fuß stabilisiert wird. Diese Maßnahmen können Sie selbst unterstützen:
Geeignetes Schuhwerk
- Tragen Sie stabile, gut geführte Schuhe (feste Fersenkappe, stabiler Mittelfußbereich, eher steife Sohle).
- Vermeiden Sie sehr weiche Sneaker, stark abgelaufene Schuhe, Flip-Flops und längeres Gehen in „flachen“ Minimal-Schuhen.
- Wenn Sie bereits Einlagen haben: Nutzen Sie diese konsequent in stabilen Schuhen – oft ist eine Anpassung sinnvoll, wenn die Beschwerden neu oder stärker sind
Kühlen und Hochlagern bei Reizzustand
- Bei akuter Reizung/Schwellung kann kühlen (10–15 Minuten) und hochlagern helfen – insbesondere nach Belastung.
Belastung sinnvoll steuern
- Reduzieren Sie für Tätigkeiten, die die Sehne besonders reizen: lange Spaziergänge, Treppen, langes Stehen, unebenes Gelände, Sprung- und Laufbelastungen.
- Bleiben Sie dennoch aktiv: Geeignet sind häufig Radfahren (moderat) oder Schwimmen, solange es schmerzarm bleibt.
- Als Faustregel: Schmerz während/ nach Belastung sollte nicht deutlich zunehmen und spätestens am nächsten Tag wieder auf Ausgangsniveau sein.
Gewicht und Entzündungslast
- Jedes Kilogramm weniger reduziert die Dauerlast auf Sehne und Fußgewölbe. Schon kleine Veränderungen können spürbar helfen.
- Achten Sie zusätzlich auf „Entzündungstreiber“: ausreichender Schlaf, regelmäßige Bewegung im schmerzarmen Bereich und ggf. Pausen bei Überlastung.
Eine einfache Übungsrichtung (ohne komplexes Programm)
- Ziel ist, die stabilisierende Funktion der Tibialis-posterior-Sehne und der Fußmuskulatur wieder zu unterstützen – ohne die Sehne zu provozieren.
- Sinnvoll ist häufig ein sanftes, kontrolliertes Kräftigen (z. B. im Sinne von „Fußgewölbe aktiv aufrichten“ und kurze Haltearbeit), nur im schmerzarmen Bereich (Stichwort: Spiraldynamik).
- Wenn Übungen stechende Innenknöchelschmerzen auslösen oder die Beschwerden am Folgetag deutlich verstärken, ist das ein Hinweis, dass zunächst mehr Entlastung/Stabilisierung nötig ist.
Operative Behandlung des Tibialis-posterior-Syndroms
Wenn konservative Maßnahmen keine ausreichende Besserung bringen oder der Befund eine klare Operationsindikation zeigt – vollständiger Sehnenriss, fixierte Fehlstellung, nachgewiesene Arthrose – ist eine operative Korrektur die vielversprechendste Möglichkeit zur dauerhaften Verbesserung der Fußarchitektur. Entscheidend ist dabei nicht nur die Frage ob operiert wird, sondern welche Verfahren zum Einsatz kommen: bei flexibler Fehlstellung und arthrosefreien Gelenken gelenkerhaltende Eingriffe (Stadium I–II), bei fixierter Fehlstellung oder Arthrose stabilisierende Arthrodesen (Stadium III–IV). Fast immer ist eine individuelle Kombination mehrerer Schritte notwendig.
Alle Operationen werden persönlich von Dr. Böhr durchgeführt und individuell auf Basis von DVT und MRT geplant – stationär in der Klinik Sanssouci in Potsdam.
Mehr Infos zu den Operationen:
» Knick-Plattfuß-OP: Indikationen, Methoden und Nachbehandlung
» Plattfuß-Operation: Welche Methode – und warum gerade diese?
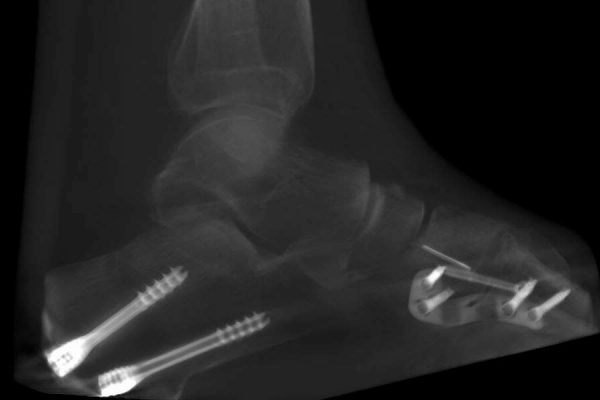
Copyright: Dr. S. Böhr
Individuelle Therapieplanung beim Tibialis-posterior-Syndrom
Die Therapieentscheidung beim Tibialis-posterior-Syndrom richtet sich immer nach dem individuellen Befund: Krankheitsstadium, Sehnenintegrität im MRT, Fehlstellungsgeometrie in der DVT und die persönliche Belastungssituation des Patienten fließen gemeinsam in die Planung ein.
Konservative Maßnahmen, funktionelle Rehabilitation und operative Verfahren werden dabei nicht nach Schema, sondern aufeinander abgestimmt eingesetzt — in enger Rücksprache mit dem Patienten und auf Basis einer vollständigen Diagnostik.
Prognose und Heilungschancen beim Tibialis-posterior-Syndrom und PCFD
Die Prognose des Tibialis-posterior-Syndroms hängt wesentlich vom Krankheitsstadium, dem Ausmaß struktureller Veränderungen sowie dem Zeitpunkt der Diagnosestellung ab. Grundsätzlich gilt, dass eine frühzeitige Therapie das Fortschreiten der Erkrankung häufig verhindern und eine gute funktionelle Stabilität des Fußes erhalten kann.
Prognose in frühen Krankheitsstadien
In frühen Stadien bestehen in vielen Fällen sehr gute Behandlungsmöglichkeiten durch konservative Therapieverfahren. Durch eine konsequente Einlagenversorgung, physiotherapeutische Maßnahmen und Anpassung belastender Aktivitäten kann häufig eine Stabilisierung der Erkrankung erreicht werden.
Viele Patienten erreichen unter konservativer Therapie eine deutliche Schmerzreduktion und Verbesserung der Belastbarkeit.
Prognose bei fortgeschrittenen Stadien
Bei fortgeschrittenem Krankheitsverlauf kann es zu strukturellen Veränderungen der Fußarchitektur im Rahmen einer Progressive Collapsing Foot Deformity (PCFD) kommen. In diesen Fällen können operative Verfahren notwendig werden, um die Fußstatik zu korrigieren und die Funktion langfristig zu verbessern.
Auch bei fortgeschrittenen Stadien lassen sich durch moderne operative Verfahren häufig gute funktionelle Ergebnisse erzielen.
Einflussfaktoren auf den Behandlungserfolg
Der Therapieerfolg wird durch mehrere Faktoren beeinflusst, darunter:
- Krankheitsstadium zum Zeitpunkt der Diagnosestellung
- Ausmaß struktureller Veränderungen
- Konsequente Durchführung konservativer Maßnahmen
- Individuelle Belastungsanforderungen
- Allgemeiner Gesundheitszustand
Bedeutung einer frühzeitigen Diagnostik
Eine frühzeitige orthopädische Untersuchung ermöglicht eine genaue Einordnung des Krankheitsstadiums und verbessert die Behandlungsmöglichkeiten erheblich. Insbesondere in frühen Krankheitsstadien lassen sich Beschwerden häufig konservativ behandeln und strukturelle Folgeschäden vermeiden. Bei entsprechenden Beschwerden beraten wir Sie sehr gerne in unserem spezialisierten privatärztlichen Zentrum für Fuß & Sprunggelenk in Berlin.
Langfristiger Verlauf
Das Tibialis-posterior-Syndrom stellt eine chronische Erkrankung dar, die eine langfristige Betreuung und Behandlung erfordern kann. Durch eine individuell angepasste Therapie lassen sich jedoch in vielen Fällen eine stabile Fußfunktion und eine gute Lebensqualität erreichen.
Wann sollte man bei Beschwerden am Innenknöchel oder Fußgewölbe einen Arzt aufsuchen?
Beschwerden im Bereich des Innenknöchels oder Veränderungen des Fußgewölbes sollten orthopädisch abgeklärt werden, wenn Schmerzen wiederholt auftreten oder sich im Verlauf verstärken. Gerade beim Tibialis-posterior-Syndrom kann eine frühzeitige Diagnostik dazu beitragen, das Fortschreiten der Erkrankung zu verhindern.
Frühzeitige ärztliche Abklärung wird empfohlen bei:
- Wiederkehrenden Schmerzen hinter oder unter dem Innenknöchel
- Schmerzen bei längeren Gehstrecken oder sportlicher Belastung
- Zunehmender Ermüdung oder Instabilitätsgefühl im Fuß
- Beginnender Absenkung des Fußgewölbes
- Schmerzen beim Einbein-Zehenstand
Diese Beschwerden können frühe Hinweise auf eine Funktionsstörung der Tibialis-posterior-Sehne sein.
Zeitnahe orthopädische Vorstellung sollte erfolgen bei:
- Zunehmenden Schmerzen trotz Schonung
- Sichtbarer Veränderung der Fußstellung
- Entwicklung eines Knick-Senkfußes
- Schwellungen entlang der Sehne
- Schmerzen am Innen- und Außenknöchel
Diese Symptome können auf eine fortschreitende Erkrankung im Sinne einer Progressive Collapsing Foot Deformity (PCFD) hinweisen.
Dringende ärztliche Abklärung wird empfohlen bei:
- Deutlicher Einschränkung der Gehfähigkeit
- Unfähigkeit zum Einbein-Zehenstand
- Rasch zunehmender Fehlstellung des Fußes
- Anhaltenden starken Schmerzen
Ihr Weg zu schmerzfreier Mobilität
Vereinbaren Sie einen Termin in unserer Privatpraxis!
Tel. 030 – 34 39 59 47
anmeldung@ortho-pede.de
In diesen Fällen können bereits strukturelle Veränderungen der Fußarchitektur vorliegen. Wenn Sie unsicher sind, ob Ihre Beschwerden eine fachärztliche Abklärung erfordern oder ob konservative Therapie weiterhin ausreicht, finden Sie hier eine ausführliche Entscheidungshilfe mit konkreten Befundkriterien:
Häufige Fragen zum Tibialis-posterior-Syndrom und PCFD (FAQ)
Was ist ein Tibialis-posterior-Syndrom?
Das Tibialis-posterior-Syndrom beschreibt eine Funktionsstörung der Tibialis-posterior-Sehne, die das Fußgewölbe stabilisiert. Unbehandelt kann es zu einer fortschreitenden Fußfehlstellung im Sinne einer Progressive Collapsing Foot Deformity (PCFD) kommen.
Welche Symptome sind typisch für ein Tibialis-posterior-Syndrom?
Typisch sind Schmerzen hinter dem Innenknöchel, Belastungsschmerzen beim Gehen, Schwellungen entlang der Sehne sowie eine zunehmende Absenkung des Fußgewölbes.
Wie wird ein Tibialis-posterior-Syndrom diagnostiziert?
Die Diagnose erfolgt durch eine orthopädische Untersuchung sowie durch bildgebende Verfahren wie MRT und DVT, die Sehnen- und Knochenstrukturen detailliert darstellen.
Kann sich ein Tibialis-posterior-Syndrom von selbst zurückbilden?
Ohne Behandlung kann sich die Erkrankung nur in absoluten Ausnahmefällen von selbst zurückbilden. Eine frühzeitige Therapie kann den Krankheitsverlauf jedoch häufig sehr positiv beeinflussen.
Wann ist eine Operation notwendig?
Eine Operation wird erwogen, wenn trotz konservativer Therapie weiterhin Schmerzen bestehen oder sich eine fortschreitende Fehlstellung entwickelt. Eine ausführliche Entscheidungshilfe mit konkreten Kriterien finden Sie hier: Wann reicht konservative Therapie – und wann ist eine Operation notwendig?
Welche Operationen werden beim Tibialis-posterior-Syndrom durchgeführt?
Je nach Stadium kommen rekonstruktive Verfahren, Sehnentransfers, Achskorrekturen oder stabilisierende Gelenkeingriffe zum Einsatz. Fast immer werden mehrere Operationsverfahren kombiniert. Eine vollständige Übersicht der Methoden mit Erklärung der Entscheidungslogik finden Sie hier: Plattfuß-Operation: Welche Methode – und warum gerade diese?
Wie lange dauert die Heilung nach einer Operation?
Die Heilungsdauer hängt vom Operationsverfahren ab. In der Regel ist eine mehrmonatige Nachbehandlung mit schrittweisem Belastungsaufbau erforderlich.
Kann man nach der Behandlung wieder Sport treiben?
In vielen Fällen ist nach erfolgreicher Therapie eine Rückkehr zu sportlichen Aktivitäten möglich. Zeitpunkt und Belastungsumfang hängen vom Krankheitsstadium und der Therapieform ab.
Was ist der Unterschied zwischen PTTD und PCFD?
PTTD beschreibt primär die Funktionsstörung der Tibialis-posterior-Sehne. PCFD bezeichnet ein umfassenderes Krankheitsbild, bei dem zusätzlich Bandstrukturen und Gelenkstellungen betroffen sein können.
Kann ein Knick-Senkfuß durch ein Tibialis-posterior-Syndrom entstehen?
Ja. Eine Insuffizienz der Tibialis-posterior-Sehne kann zu einer fortschreitenden Absenkung des Fußgewölbes und zur Entwicklung eines Knick-Senkfußes führen.
Weitere Informationen zum Knick-Senkfuß & PCFD
Verstehen & Einschätzen
- Schwerer Knick-Plattfuß – Ursachen, Stadien und operative Therapie
Der vollständige Überblick über das Krankheitsbild mit allen Behandlungsoptionen. - Knick-Senkfuß, Plattfuß, Knick-Plattfuß – was ist eigentlich der Unterschied?
Begriffe aus dem Arztbrief verständlich erklärt. - Schmerzen außen am Sprunggelenk beim Knickfuß – warum Beschwerden nach außen wandern
Das laterale Impingement als Zeichen eines fortgeschrittenen Stadiums. - Schmerzen in der Wölbung der Fußsohle – was kann das sein?
Differentialdiagnosen: Tibialis-posterior-Syndrom, Plantarfasziitis und weitere Ursachen im Vergleich.
Therapie & Behandlung
- Knick-Plattfuß-OP Berlin – Dr. Böhr operiert persönlich
Indikationen, OP-Methoden und Nachbehandlung im Überblick. - Schwerer Knick-Plattfuß: Wann reicht konservative Therapie – und wann ist eine Operation notwendig?
Entscheidungshilfe mit Warnsignalen und klaren Befundkriterien. - Plattfuß-Operation: Welche Methode – und warum gerade diese?
MDO, Evans-Osteotomie, Cotton-OP, FDL-Transfer und Strayer-OP verständlich erklärt. - Nachbehandlung nach Plattfuß-OP – Woche für Woche
Entlastungsphasen, Belastungsaufbau und Physiotherapie – getrennt nach gelenkerhaltend und Arthrodese. - Einlagen beim Knick-Plattfuß – wann sie helfen und wann nicht
Passive Stützeinlagen vs. sensomotorische Aktiveinlagen: was welches Konzept leistet.
Diagnostik
- Plattfuß-Diagnostik: Warum konventionelles Röntgen oft nicht ausreicht
DVT vs. Röntgen – was die 3D-Bildgebung unter Belastung konkret leistet. - Richtige Diagnostik bei Plattfuß & Knick-Senkfuß
Klinische Untersuchung, Ultraschall, DVT und MRT: der Diagnostik-Ablauf im Überblick.
Fazit: Tibialis-posterior-Syndrom früh erkennen – mehr Optionen erhalten
Das Tibialis-posterior-Syndrom ist eine fortschreitende Erkrankung, die in frühen Stadien sehr gut behandelt werden kann – und in späten Stadien komplexe operative Eingriffe erfordert. Der entscheidende Faktor ist der Zeitpunkt der Diagnose: Wer früh zum Spezialisten geht, hat deutlich mehr konservative Optionen und kann eine operative Therapie in vielen Fällen verhindern oder zumindest gezielt planen.
Die Grundlage jeder sinnvollen Therapieplanung ist eine vollständige Diagnostik: klinische Untersuchung, Ultraschall, MRT zur Beurteilung der Sehne und – bei fortgeschrittenem Befund oder OP-Planung – DVT zur Analyse der Fußstatik unter Belastung. Nur wer das vollständige Bild kennt, kann die richtige Entscheidung treffen. Kortison-Injektionen an der Tibialis-posterior-Sehne sind dabei in jedem Stadium kontraindiziert.
In unserem Zentrum für Fuß & Sprunggelenk in Berlin analysieren wir jeden Patienten mit Verdacht auf ein Tibialis-posterior-Syndrom vollständig – mit allen notwendigen diagnostischen Mitteln und ohne voreilige Therapieentscheidungen. Alle Operationen führt Dr. Böhr persönlich durch. Haben Sie Fragen oder Beschwerden am Innenknöchel, die Sie beunruhigen? Wir beraten Sie gerne.
Inhalt medizinisch kontrolliert von:
Dr. med. Stefan Böhr, Facharzt für Orthopädie & Unfallchirurgie, Fußchirurg (DAF & GFFC)
Ärztlicher Leiter & Inhaber, ORTHO | PEDE – Zentrum für Fuß & Sprunggelenk Berlin-Zehlendorf
Zuletzt aktualisiert: März 2026