Luxation der Peronealsehnen
Kurz zusammengefasst:
Die Luxation der Peronealsehnen ist eine spezielle Verletzung an der Außenseite des Sprunggelenks, bei der die Sehnen hinter dem Außenknöchel nicht mehr stabil geführt werden. Typisch sind Schmerzen, ein Schnappen oder Springen der Sehnen und häufig ein Unsicherheitsgefühl nach einem Unfall oder wiederholtem Umknicken. Entscheidend sind eine präzise Diagnostik und die Frage, ob eine konservative Behandlung ausreicht oder eine operative Stabilisierung sinnvoll ist.
Inhaltsverzeichnis
- Wenn Beschwerden an der Außenseite des Sprunggelenks nicht nur „von den Bändern“ kommen
- Ursache und Krankheitsbild
- Wichtige Abgrenzung zu anderen Ursachen an der Außenseite des Sprunggelenks
- Diagnostik bei Luxation der Peronealsehnen
- Peronealsehnenluxation mit begleitendem Tendon Split
- Therapie bei Luxation der Peronealsehnen
- Nachbehandlung bei Luxation der Peronealsehnen
- Weiterführende Informationen
- Häufige Fragen zur Luxation der Peronealsehnen
- Fazit
Wenn Beschwerden an der Außenseite des Sprunggelenks nicht nur „von den Bändern“ kommen
Schmerzen an der Außenseite des Sprunggelenks werden nach einem Unfall oft zunächst als Bänderriss am Sprunggelenk eingeordnet. Bleiben jedoch Beschwerden bestehen oder kommt ein Schnappen hinter dem Außenknöchel hinzu, sollte auch an eine Luxation der Peronealsehnen gedacht werden.
Diese Verletzung ist seltener als eine klassische Bandverletzung, kann aber zu anhaltender Instabilität und Belastungsschmerz führen. Einen Überblick über typische Sprunggelenk-Verletzungen, Instabilität & Syndesmose finden Sie auf unserer Übersichtsseite. Differentialdiagnostisch kommen auch eine chronische Instabilität des oberen Sprunggelenks oder ein Sinus-Tarsi-Syndrom infrage.
In unserer spezialisierten Privatpraxis in Berlin-Zehlendorf prüfen wir deshalb gezielt, ob die Beschwerden tatsächlich von den Peronealsehnen ausgehen und ob zusätzlich Bandverletzungen oder andere strukturelle Probleme vorliegen.
Ursache und Krankheitsbild
Die Luxation der Peronealsehnen ist oft eine Unfallfolge und die häufigste Verletzung der Peronealsehnen: Nach einer Umknickverletzung treten Schmerzen und Schwellung hinter und unter dem Außenknöchel auf. Viele Patienten können nach dem Unfall durch hochziehen des Fußaußenrandes ein schmerzhaftes hervorspringen und schnappen der Peronealsehnen hinter dem Außenknöchel hervorrufen. Dieses Phänomen nennt man Peronealsehnenluxation. Häufig betroffen sind Fußballspieler, Skifahrer, Tänzer, Tennisspieler und Segler.
Risikofaktoren für eine solche Verletzung sind eine zu flache Gleitrinne der Peronealsehnen hinter dem Außenknöchel, eine chronische Instabilität des oberen Sprunggelenks, ein Hohlfuß oder eine generalisierte Bandlaxizität. Überdurchschnittlich häufig findet sich eine Peronealsehnenluxation im Zusammenhang mit schwer verschobenen Brüchen des Fersenbeins (Luxationsfraktur des Calcaneus).
Die schmerzhaften Luxationen treten auf Dauer zunehmend ungewollt bei den Patienten auf. Es entsteht eine chronische Entzündung mit zunehmender Degeneration der Peronealsehnen und drohender Ruptur.
Ihr Weg zu schmerzfreier Mobilität
Vereinbaren Sie einen Termin in unserer Privatpraxis!
Tel. 030 – 34 39 59 47
anmeldung@ortho-pede.de
Wichtige Abgrenzung zu anderen Ursachen an der Außenseite des Sprunggelenks
Beschwerden an der Außenseite des Sprunggelenks können unterschiedliche Ursachen haben. Häufig stehen zunächst Bandverletzungen im Vordergrund, zum Beispiel ein Bänderriss am Sprunggelenk. Wenn die Beschwerden jedoch nicht vollständig abklingen oder sich ein Schnappen hinter dem Außenknöchel zeigt, sollte auch an eine Luxation der Peronealsehnen gedacht werden.
Bleiben Unsicherheit, wiederholtes Wegknicken oder belastungsabhängige Schmerzen bestehen, ist außerdem die Abgrenzung zu einer chronischen Instabilität des oberen Sprunggelenks wichtig. Schmerzen weiter unten am Rückfuß können dagegen eher zu einem Sinus-Tarsi-Syndrom passen.
Diagnostik bei Luxation der Peronealsehnen
Direkt nach einem Unfall wird die Peronealsehnenluxation oft übersehen, weil andere Verletzungen im Vordergrund stehen – z.B. ein Bänderrriss am oberen Sprunggelenk oder eine Sprunggelenksfraktur. Oft vergehen viele Monate bis zur Diagosestellung „Luxation der Peronealsehne(n)“ durch einen Fußspezialisten.
Bei der ärztlichen Untersuchung durch einen Fußspezialisten zeigt sich oft ein typischer Druckschmerz direkt über der verletzten Zügelung der Peronealsehnen (Retinaculum peroneale superius). Zudem zeigen sich Schmerzen bei gezielter Anspannung der Peronealsehnen – also bei aktivem Anheben des Fußaßenrandes gegen Widerstand.
Viele Patienten berichten von einem eindrucksvollen „schnappen“ der Sehnen bei einer bestimmten Bewegung. Einige Patienten können dies bewußt herbeiführen. Oft kann das „schnappen“ der Sehne auch als wiederkehrende prominente Bewegung der Sehne über der Außenseite der Wadenbeinspitze beobachtet werden.
Die Diagnose Peronealsehnenluxation kann (bei entsprechender Kenntnis des Untersuchers) oft schon durch eine dynamische Ultraschalluntersuchung bestätigt werden. Das hervorluxieren der Peronealsehne(n) ist dann direkt für den Untersucher sichtbar. Zudem können dabie auch begleitende Entzündungen der Peronealsehnen nachgewiesen werden.
MRT und DVT bei Peronealsehnenluxation
Um das vollständige Ausmaß der gesamten Verletzung abschätzen zu können, sollte regelhaft ein MRT durchgeführt werden. Spätestens zur exakten Planung der oft notwendigen Operation ist ein MRT aus unserer Sicht unverzichbar.
Können bei einem Riss die beiden Sehnen Peroneus longus und Peroneus brevis im MRT nicht sicher auseinandergehalten werden, gilt folgende Entscheidungshilfe: die Peroneus longus Sehne zeigt Läsionen fast ausschließlich auf Höhe des Os Peroneum / Os Cuboideum. Schädigungen der Peroneus brevis Sehne finden sich sehr häufig im Bereich der Wadenbeinspitze (Fibula).
Falls keine Röntgenbilder des Fußes unter axialer Vollbelastung vorliegen, kann mithilfe des DVT sowohl die Fußsatatik als auch die exakte Ausprägung der Peronealsehnenrinne sehr gut beurteilt werden. Insbesondere bei vorausgegangenen Knochenbrüchen an Sprunggelenk, Talus oder Fersenbein sollte diese Untersuchung erfolgen.
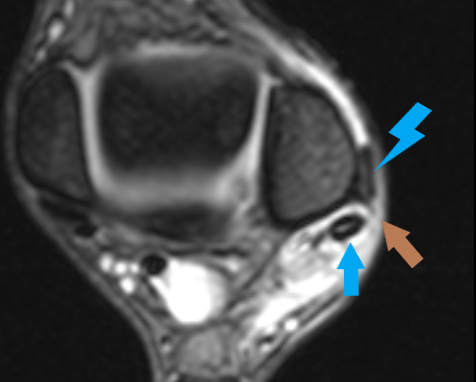
Blauer Pfeil: Peroneus longus Sehne an regelrechter Position.
Hellbrauner Pfeil: knorpelige Begrenzung des Peronealsehnengleitlagers.
Blauer Blitz: luxierte Peroneus brevis Sehne außerhalb des Gleitlagers der Peronealsehnen
Klassifikation bei Luxation der Peronealsehnen
Um das Verletzungsausmaß nach Peronealsehnenluxation besser einschätzen zu können, wurde eine Einteilung anhand der beteiligten anatomischen Strukturen erstellt (Klassifikation nach Eckert und Davis, modifiziert nach Oden):
- Grad 1: die Zügelung der Peronealsehnen hinter dem Wadenbein ist abgerissen (Abriss des Retinakulums) – wie im Beispielbild hier unmittelbar oberhalb (mit >50% die häufigste Verletzungsform).
- Grad 2: zusätzlich zu Grad 1 Abriss der knorpeligen Begrenzung der Peronealsehnenrinne vom Wadenbein
- Grad 3: zusätzlich zu Grad 2 ein knöcherner Ausirss der knorpeligen Begrenzung der Peronealsehnenrinne
- Grad 4: vollständige Zerreißung der Peronelasehnenzügelung (Retinaculum peroneale superius)
Peronealsehnenluxation mit begleitendem Tendon Split
Besteht die Peronealsehnenluxation schon über längere Zeit, entsteht als Folge häufig eine langstreckige Schädigung der Peroneus brevis Sehne. Dabei spaltet sich die Peroneus brevis Sehne der Länge nach über mehrer Zentimeter Länge in zwei oder mehr Sehnenzügel auf. Diese als Tendon Split bezeichnete Situation wird oft übersehen oder fehlinterpretiert.
Pereoneus quartus Muskel & Luxation der Peronealsehnen
Hinweis für interessierte Kollegen und Angehörige der Heilberufe: typisch beim langstreckigen Tendon Split der Peroneus Brevis Sehne ist, dass in der transversalen Darstellung nicht zwei sondern vermeintlich drei Sehnen im Bereich des Peronealen Gleitlagers zur Darstellung kommen. Dies darf nicht mit der anatomischen Variante eines Musculus peroneus quartus verwechselt werden.
Bei Ausbildung eines Peroneus quartus Muskels finden sich tatächlich drei Sehnen im Peronealen Gleitlager. In der Literatur wird die Häufigkeit des peroneus quartus Muskels mit circa 25% angegeben. Auch der Peroneus quartus Muskel kann Beschwerden hinter dem Außenknöchel verursachen. Eine zusätzliche Luxation von Peronealsehnen findet sich aber in diesen Fällen in aller Regel nicht. Wichtiges Entscheidungskriterium, falls ein peroneus quartus Muskel vermutet wird, aber nicht sicher nachgewiesen werden kann: in sehr vielen Fällen ist das Auftreten des Peroneus quartus Muskels mit einem deutlich vergrößerten Tuberculum peroneale assoziiert.
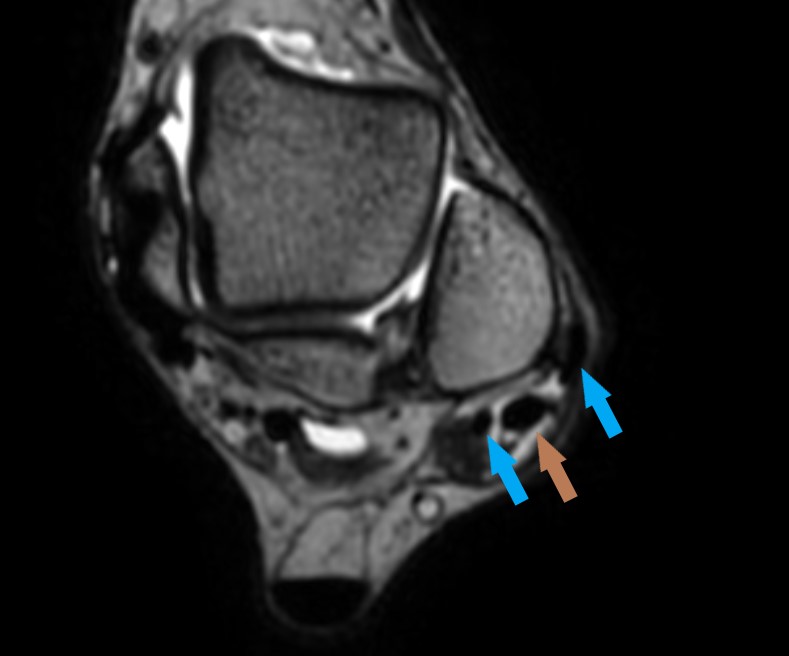
Hellbrauner Pfeil: Peroneus longus Sehne an regelrechter Position – aber mit direktem Kontakt zum Wadenbein. Zwischen Wadenbein und Peroneus longus Sehne befindet sich normalerweise die Peroneus brevis Sehne.
Blaue Pfeile: die beiden Anteile der Peroneus brevis Sehne bei langstreckigem Tendon Split und Luxation des Hauptanteils der Sehne aus dem peronealsen Gleitlager heraus. Achtung: Tendon Split nicht mit akzessorischem Peroneus quartus Muskel verwechseln!
Therapie bei Luxation der Peronealsehnen
Auch beim erstmaligen Auftreten einer Luxation der Peronealsehnen sollte die operative Therapie erfolgen. Da die Peronealmuskulatur eine wichtige Halte- und Stabilisierungsfunktion erfüllt, werden deren Sehnen bei jedem Schritt angespannt und eine Ausheilung ohne Operation hat nur geringe Erfolgschancen. Zudem ist die Nachbehandlung bei einer Operation für die meist jungen Patienten deutlich kürzer und angenehmer.
Denkbare Ausnahmen von der allgemeinen Empfehlung einer operativen Therapie der Peronealsehnenluxation sind sehr alte und/oder sehr kranke Patienten mit hohem perioperativen Risiko. Nach Zwipp und Rammelt (Tscherne: Unfallchirurgie Fuß, 2014) ist die nicht operative Therapie mit einer sehr hohen Rezidivrate von mindestens 50% verbunden.
Je nach Ausprägung der Gleitrinne, Ausmaß der Verletzung und begleitenden Befunden kommen unterschiedliche operative Verfahren zum Einsatz. Grundlage der Operationsplanung sind Ultraschall, MRT und DVT.
Alle Informationen zu den operativen Verfahren, Kombinationseingriffen und der Nachbehandlung finden Sie auf unserer Seite zur Peronealsehnen-OP Berlin.
Ihr Weg zu schmerzfreier Mobilität
Vereinbaren Sie einen Termin in unserer Privatpraxis!
Tel. 030 – 34 39 59 47
anmeldung@ortho-pede.de
Nachbehandlung bei Luxation der Peronealsehnen
Die Nachbehandlung nach einer operativen Versorgung der Peronealsehnen ist auf unserer Seite zur Peronealsehnen-OP Berlin ausführlich beschrieben. Hier die Nachbehandlung für den seltenen Fall einer konservativen Therapie:
Konservative Therapie einer Peronealsehnenluxation
Die konservative Therapie kommt nur bei Patienten mit schweren Vorerkrankungen und hohem perioperativem Risiko infrage. Wann immer sinnvoll möglich, sollte eine Peronealsehnenluxation operativ therapiert werden.
Damit die Bandführung der Peronealsehnen hinter dem Außenknöchel eine Chance hat ohne Operation auszuheilen, muss zunächst sichergestellt werden, dass sich beide Peronealsehnen wieder in der Gleitrinne befinden. Dann wird der Fuß für 6 Wochen im Longwalker in Neutralposition des oberen Sprunggelenks und leichter Vorfußpronation ruhiggestellt. In diesen 6 Wochen darf der Patient nicht auftreten – der betroffene Fuß wird mit Hilfe von Gehstützen vollständig entlastet.
Keypoints konservative Therapie nach Peronealsehnenluxation
Ruhigstellung: 6 Wochen Longwalker
Belastbarkeit: 6 Wochen vollständige Entlastung
Physiotherapie: Beginn nach 6 Wochen
Ergebnisqualität: in maximal 50% befriedigend
Weiterführende Informationen
Verletzungen & Folgen
- Sprunggelenk-Verletzungen, Instabilität & Syndesmose
- Bänderriss am Sprunggelenk
- Chronische Instabilität des oberen Sprunggelenks
- Sinus-Tarsi-Syndrom
- Os-Peroneum-Syndrom (POPS)
Diagnostik
- Ultraschall an Fuß & Sprunggelenk
- Digitale Volumentomografie (DVT)
- MRT im Zentrum für Fuß & Sprunggelenk
Behandlung
Häufige Fragen zur Luxation der Peronealsehnen
Was ist eine Luxation der Peronealsehnen?
Dabei springen die Peronealsehnen hinter dem Außenknöchel aus ihrer normalen Führung. Typisch sind Schmerzen, ein Schnappen oder Springen der Sehnen und häufig ein Instabilitätsgefühl.
Wie entsteht die Luxation der Peronealsehnen?
Meist entsteht sie nach einem Unfall oder im Zusammenhang mit einem Umknicktrauma. Dabei kann die Haltestruktur der Sehnen geschädigt werden, sodass die Sehnen nicht mehr stabil hinter dem Außenknöchel geführt werden.
Welche Beschwerden sind typisch?
Typisch sind Schmerzen an der Außenseite des Sprunggelenks, ein spürbares oder sichtbares Schnappen hinter dem Außenknöchel und Beschwerden bei Belastung oder bestimmten Bewegungen.
Wie wird die Diagnose gestellt?
Wichtig sind die klinische Untersuchung und eine dynamische Bildgebung, vor allem mit Ultraschall. Ergänzend können MRT und DVT sinnvoll sein, um Begleitverletzungen und die zugrunde liegende Struktur besser zu beurteilen.
Wann kommt eine Operation infrage?
Eine Operation kommt infrage, wenn die Sehneninstabilität ausgeprägt ist, Beschwerden bestehen bleiben oder eine konservative Behandlung nicht ausreicht. Stationäre Operationen erfolgen in der Klinik Sanssouci Potsdam, Dr. Böhr operiert persönlich.
Fazit
Die Luxation der Peronealsehnen ist eine spezielle Ursache für Schmerzen und Instabilität an der Außenseite des Sprunggelenks. Entscheidend sind die Abgrenzung zu Bandverletzungen und anderen lateralen Beschwerdebildern sowie eine gezielte Diagnostik. Je nach Ausmaß der Sehneninstabilität kann die Behandlung konservativ oder operativ erfolgen.
Inhalt medizinisch kontrolliert von:
Dr. med. Stefan Böhr, Facharzt für Orthopädie & Unfallchirurgie, Fußchirurg (DAF & GFFC)
Ärztlicher Leiter & Inhaber, Zentrum für Fuß & Sprunggelenk Berlin-Zehlendorf
Zuletzt aktualisiert: März 2026