Therapie der Achillessehnenruptur bei Substanzverlust
Kurzantwort: Wird eine Achillessehnenruptur zu spät behandelt oder reißt sie erneut, entsteht ein Substanzdefekt – die Sehnenenden liegen zu weit auseinander für eine einfache Naht. Je nach Defektlänge kommen unterschiedliche Operationstechniken in Frage: von Verlängerungsplastiken bei kleinen Defekten bis zum FHL-Transfer als Sehnenersatz bei Defekten ab 5 cm. Die Wahl der richtigen Methode erfordert Erfahrung und eine genaue Voruntersuchung mit MRT.
Wie entsteht ein Substanzdefekt der Achillessehne – und wie schnell?
Ein Substanzdefekt entsteht nicht sofort nach dem Riss – er entwickelt sich in den Tagen und Wochen danach. Die kräftige Wadenmuskulatur zieht den oberen Sehnenanteil kontinuierlich nach oben. Gleichzeitig schrumpft die Wadenmuskulatur durch Inaktivität. Bereits nach zwei bis drei Wochen können die Sehnenenden so weit auseinandergezogen sein, dass sie sich ohne chirurgische Hilfe nicht mehr annähern lassen.
Das hat eine wichtige praktische Konsequenz: Jede Verzögerung vergrößert den Defekt. Wer bei Verdacht auf eine Achillessehnenruptur abwartet oder zunächst falsch behandelt wird, riskiert, dass aus einer einfach versorgbaren Ruptur eine komplexe Rekonstruktion wird. Deshalb ist die rasche Vorstellung beim Spezialisten so entscheidend.
Substanzdefekte entstehen typischerweise in folgenden Situationen:
- Infektion im Bereich der Achillessehne: Selten, aber mit besonders ausgedehnten Gewebeschäden verbunden.
- Spät diagnostizierte oder verzögert behandelte Ruptur: Bereits nach wenigen Wochen ist ein direktes Zusammenbringen der Sehnenenden oft nicht mehr möglich.
- Reruptur nach Erstversorgung: Bei einer erneuten Ruptur müssen die Sehnenenden angefrischt und Narbengewebe entfernt werden – das kostet unweigerlich Sehnenlänge.
- Chronische Ruptur nach wiederholten Cortisoninjektionen: Cortison schwächt das Sehnengewebe strukturell. Mehrfache Injektionen führen zu ausgeprägten Narben und Defekten, die weit über das ursprüngliche Ausmaß der Ruptur hinausgehen.
Therapieprinzip bei Substanzdefekt der Achillessehne
Nur wenn die gerissenen Enden der Achillessehnenruptur nahe genug zusammenkommen, kann die Achillessehne wieder gut verheilen. Sonst entsteht eine funktionslose Narbe und die Kraft der Wadenmuskeln wird nicht gut übertragen – die Patienten humpeln.
Besteht eine Achillessehnenruptur unbehandelt über längere Zeit, zieht die kräftige Wadenmuskulatur die Enden der gerissenen Achillessehne immer weiter auseinander. Es kommt zur Verkürzung der Wadenmuskulatur und zu narbiger Veränderung der Sehnenenden. Bereits nach wenigen Wochen können die Sehnenenden einer gerissenen Achillessehne nicht mehr ohne zusätzlichen Aufwand einander angenähert werden. Dies ist jedoch wichtige Voraussetzung für eine erfolgreiche Behandlung!
Re-Ruptur der Achillessehne nach Therapie
Bei einer erneuten Ruptur der Achillessehne nach bereits erfolgter Therapie stellt sich oft das Problem, dass die beiden Enden der erneut gerissenen Achillessehne zu weit voneinander entfernt sind. Denn die bei der erfolglosen Ausheilung entstandene funktionslose Narbe der Achillessehne muss bei einer OP entfernt werden, damit neues frisches Achillessehnengewebe die erneute Heilung anstoßen kann. Besonders ausgeprägte Narben und Defekte der Achillessehne entstehen auch nach einer Infektion oder bei chronischer Ruptur nach mehrfacher Injektion mit Cortison.
Ihr Weg zu schmerzfreier Mobilität
Vereinbaren Sie einen Termin in unserer Privatpraxis!
Tel. 030 – 34 39 59 47
anmeldung@ortho-pede.de
OP Methoden bei Substanzdefekt der Achillessehne – wenn die Achillessehnenruptur kompliziert wird!
Je größer der entstandene Defekt, desto anspruchsvoller ist die operative Versorgung der Achillessehne. Dabei entscheidet die Länge des Defekts, welche OP Methode jeweils in Frage kommt:
- Defekte bis 2cm können durch Faszienkerbung am Unterschenkel (Strayer-OP), Verlängerung der Achillessehne nach Hooke oder Überbrückung und Verstärkung der Naht durch den Plantarismuskel oft gut überbrückt werden.
- Defekte von 2-5cm Länge können mit Griffelschachtelplastik, VY-Plastik oder Umkippplastik der Achillessehne therapiert werden. Auch eine Kombination einzelner Methoden kann sinnvoll sein, um den Defekt zu überbrücken.
- Bei Defekten ab 5cm ist eine Sehnenersatzplastik nötig. Dabei wird eine gesunde Sehne des Patienten genutzt, um den Defekt der Achillessehne zu überbrücken. Im Zentrum für Fuß und Sprunggelenk nutzt Dr. Böhr für diese Situation die OP-Technik des FHL-Transfers in der short-harvest Variante und Fixation mittels Tenodeseschraube im Fersenbein.
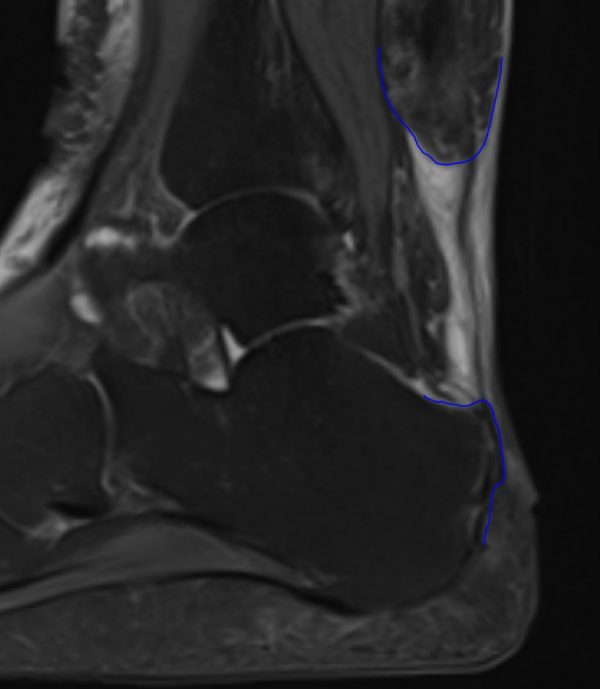
Wie wird der Substanzdefekt vor der Operation beurteilt?
Die präoperative Planung ist bei Substanzdefekten besonders wichtig – sie entscheidet darüber, welches Operationsverfahren zum Einsatz kommt und ob das notwendige Instrumentarium bereitsteht. Im Zentrum für Fuß und Sprunggelenk nutzen wir dafür eine Kombination aus:
MRT: Zeigt die genaue Defektlänge, die Qualität des verbliebenen Sehnengewebes, das Ausmaß von Narbenbildung und Degeneration sowie begleitende Pathologien wie Knochenmarködem oder Fraktur. Das MRT ist bei Substanzdefekten unverzichtbar – ohne es ist eine zuverlässige Operationsplanung nicht möglich.
Hochauflösender Ultraschall: Erlaubt eine dynamische Beurteilung der Sehnenenden – also die Frage, wie weit die Enden der Ruptur zusammenkommen. Das gibt einen direkten Hinweis auf die Defektgröße, die die Rekonstruktion ausgleichen muss.
DVT (Digitale Volumentomografie): Bei Verdacht auf eine begleitende knöcherne Verletzung – insbesondere eine Entenschnabelfraktur am Fersenbein – liefert das DVT eine dreidimensionale Darstellung bei vergleichbarer Strahlenbelastung wie konventionelles Röntgen.
Nachbehandlung nach Operation bei Substanzdefekt
Die Nachbehandlung nach einer Substanzdefekt-OP ist anspruchsvoller und langwieriger als nach einer einfachen Achillessehnennaht. Die Grundprinzipien sind dieselben wie bei jeder Achillessehnenoperation – aber die Zeitplanung ist großzügiger:
Frühfunktionell im Orthesen-Stiefel: Auch nach komplexen Rekonstruktionen beginnen wir so früh wie möglich mit kontrollierter Teilbelastung im Orthesen-Stiefel mit Fersenerhöhung. Starre Ruhigstellung im Gips ist überholt und erhöht das Risiko einer erneuten Ruptur.
Schrittweise Belastungssteigerung: Die Progression richtet sich nach dem individuellen Heilungsverlauf, der engmaschig per Ultraschall kontrolliert wird. Kein starres Zeitschema – sondern Anpassung an den tatsächlichen Befund.
Physiotherapie von Beginn an: Kräftigung der Wadenmuskulatur, Gangschule und propriozeptives Training sind unverzichtbar. Besonders nach einem FHL-Transfer muss die neue Sehne schrittweise an ihre veränderte Aufgabe gewöhnt werden.
Zeitrahmen: Nach einer einfachen Verlängerungsplastik bei kleinem Defekt ist mit einer Rehabilitationszeit von 3–4 Monaten zu rechnen. Nach einem FHL-Transfer bei großem Defekt sind 6 Monate oder mehr realistisch, bevor eine vollständige sportliche Belastung wieder möglich ist.
Prognose nach Substanzdefekt-OP – was können Patienten erwarten?
Die Prognose nach operativer Versorgung eines Achillessehnen-Substanzdefekts hängt wesentlich von drei Faktoren ab: der Defektgröße, der Qualität des verbliebenen Sehnengewebes und der Konsequenz der Nachbehandlung.
Bei kleinen bis mittleren Defekten (bis 5 cm), die mit Verlängerungsplastiken versorgt werden, sind die Ergebnisse in der Regel sehr gut – die meisten Patienten erreichen eine vollständige oder nahezu vollständige Funktion der Wadenmuskulatur und können Sport und Alltag uneingeschränkt ausüben.
Nach einem FHL-Transfer bei großem Defekt ist die Prognose ebenfalls gut, aber die Erwartungen müssen realistisch sein: Die Plantarflexionskraft erreicht selten 100% des Ausgangsniveaus. Für die meisten Patienten – auch für sportlich aktive – ist das funktionelle Ergebnis jedoch sehr zufriedenstellend. Der Einbeinzehenstand ist in der Regel wieder möglich, Alltagsaktivitäten und moderater Sport sind das Ziel.
Entscheidend für ein gutes Ergebnis ist – wie bei allen Achillessehnenoperationen – nicht nur die Qualität der Operation, sondern die Konsequenz der Nachbehandlung. Patienten, die die Rehabilitationsphase ernst nehmen und die vorgegebenen Belastungsstufen einhalten, erzielen die besten Ergebnisse.
Häufige Fragen: Achillessehnenruptur mit Substanzverlust
Was ist ein Substanzdefekt der Achillessehne und wie entsteht er?
Von einem Substanzdefekt spricht man, wenn die Enden der gerissenen Achillessehne so weit auseinandergezogen sind, dass sie sich nicht mehr direkt vernähen lassen. Das passiert vor allem bei chronischen oder spät behandelten Rupturen: Die Wadenmuskulatur zieht den oberen Sehnenanteil nach oben, und die Sehnenenden vernarben in dieser Fehlposition. Auch wiederholte Cortisoninjektionen und Infektionen können ausgeprägte Defekte verursachen.
Ab welcher Defektlänge ist ein FHL-Transfer notwendig?
Defekte ab 5 cm Länge können durch Verlängerungsplastiken allein nicht mehr überbrückt werden – hier ist eine Sehnenersatzplastik notwendig. Im Zentrum für Fuß und Sprunggelenk nutzen wir dafür den FHL-Transfer in der Short-harvest-Variante: Die Flexor-hallucis-longus-Sehne wird direkt hinter der Achillessehne im Fersenbein verankert und übernimmt dauerhaft einen Teil der Plantarflexionskraft.
Welche Operationsmethoden gibt es bei kleineren Substanzdefekten?
Bei Defekten bis 2 cm stehen Faszienkerbung am Unterschenkel (Strayer-OP), Verlängerung nach Hooke oder Verstärkung durch den Plantarismuskel zur Verfügung. Bei Defekten zwischen 2 und 5 cm kommen Griffelschachtelplastik, VY-Plastik oder Umkippplastik in Frage – auch Kombinationen einzelner Techniken sind möglich. Die Auswahl richtet sich nach dem MRT-Befund und dem intraoperativen Befund.
Wie lange dauert die Heilung nach einer OP bei Substanzdefekt?
Die Heilungsdauer ist länger als bei einer frischen Achillessehnenruptur ohne Defekt. Je komplexer das Operationsverfahren, desto aufwändiger ist die Nachbehandlung. In der Regel ist mit einer Rehabilitationszeit von mindestens 4 bis 6 Monaten zu rechnen, bevor eine vollständige sportliche Belastung wieder möglich ist. Eine spezialisierte physiotherapeutische Nachbehandlung ist unverzichtbar.
Verliert man durch den FHL-Transfer Kraft in der großen Zehe?
In der Praxis ist der Kraftverlust der großen Zehe nach FHL-Transfer in der Short-harvest-Variante in der Regel so gering, dass er im Alltag nicht spürbar ist. Die FHL-Sehne übernimmt nach der Verlagerung ihre neue Aufgabe zuverlässig. Entscheidend ist die operative Technik – bei korrekter Ausführung und konsequenter Nachbehandlung ist das funktionelle Ergebnis sehr gut.
Mehr zum Thema Achillessehne & Achillessehnenruptur
Verstehen & Einschätzen
- Achillodynie – Schmerzen an der Achillessehne loswerden
- Achillessehnenruptur – Übersicht, Diagnose & Therapie
- Risikofaktoren für Achillessehnenschmerzen – was kann man selbst beeinflussen?
Therapie & Behandlung
- Achillodynie vorbeugen – Prävention der mid-portion Tendinopathie
- Operative Therapieoptionen beim Haglund-Syndrom
Wenn es schlimmer wird
- Partialruptur der Achillessehne – drohender Achillessehnenriss?
- Achillessehnenruptur – das müssen Sie wissen
- MRT bei Achillessehnenriss – wann ist es sinnvoll?
- Erneute Ruptur der Achillessehne – Therapiestrategie
Alle Beiträge zum Thema: Achillessehne – alle Ratgeber »
Fazit
Eine Achillessehnenruptur mit Substanzdefekt ist eine der anspruchsvollsten Situationen in der Fußchirurgie – aber mit der richtigen Technik und Erfahrung sehr gut behandelbar. Entscheidend ist die genaue präoperative Planung anhand des MRT-Befunds, um die passende Operationsmethode für die jeweilige Defektgröße zu wählen. Wer bei Verdacht auf eine ältere oder erneut gerissene Achillessehne zögert, riskiert, dass der Defekt weiter wächst und die Versorgung aufwändiger wird. Frühzeitig zum Spezialisten ist hier der wichtigste Rat.
Inhalt medizinisch kontrolliert von:
Dr. med. Stefan Böhr, Facharzt für Orthopädie & Unfallchirurgie, Fußchirurg (DAF & GFFC)
Ärztlicher Leiter & Inhaber, Zentrum für Fuß & Sprunggelenk Berlin-Zehlendorf
Zuletzt aktualisiert: März 2026